

Угревая болезнь (акне) давно уже стала распространенной проблемой не только косметологии, но и дерматологии, и эндокринологии. Она проявляется характерным высыпанием на коже в определенных участках тела (прежде всего это лицо, плечи, верхние части спины и груди).
Связана угревая болезнь с патологическим процессом в фолликулах сальных желез. Заболевание встречается только у людей (экспериментально были попытки воссоздать угревую болезнь на кроликах, однако развития колонизации Propionibacterium acnes у животных в этом случае не наблюдалось). Угревую болезнь принято считать полиэтиологическим заболеванием, вызванным как экзо-, так и эндогенными факторами.
Распространенность угревой болезни
Хотя угревую болезнь часто связывают с подростковым и молодым возрастом (по статистике именно среди пациентов в возрасте 12-25 лет в западном полушарии распространенность угревой болезни достигает 60-80%), те или иные проявления акне наблюдались также у детей (в том числе в неонатальном периоде), а также у лиц зрелого и пожилого возраста. Угревая болезнь в той или иной степени затрагивает и мужчин, и женщин.
Заболеваемость угревой болезнью среди лиц подросткового и молодого возраста достигает в западных странах 60-80%.
Важно помнить: Конглобатные угри: симптомы и лечение тяжелой формы угревой болезни
Характеристика основных этиопатогенетических факторов угревой болезни
Как указывалось выше, угревая болезнь относится к полиэтиологическим заболеваниям. К комплексу факторов, влияющих на развитие угревой болезни относят:
- гиперпродукцию кожного сала;
- повышенное содержание андрогенов в крови;
- бактерии (прежде всего штаммы Propionibacterium acnes и Staphylococcus epidermidis;
- генетическую предрасположенность;
- патологию взаимодействия сальных желез и окружающей соединительной ткани;
- алиментарные факторы (повышенное потребление молочных и гипергликемических продуктов).
Повышенная секреция сальных желез (себорея) относится к одной из основных предпосылок развития угревой болезни. Степень себореи напрямую коррелирует с выраженностью акне. Так, повышенным показателем секреции кожного сала принято считать секрецию 3,0 и выше мг/см2 кожного сала на протяжении 3 часов. Но все же гиперсеборея не является обязательным условием возникновения акне (у большинства пациентов, страдающих паркинсонизмом, себорея не сопровождается акне).
Повышение содержания андрогенов стимулирует как усиление себореи, так и повышенную пролиферацию роговых клеток (корнеоцитов) на верхушке фолликулярного канала сальной железы (акроинфундибулуме). Наиболее сильно секреция андрогенов проявляется в подростковом возрасте. У евнухов развитие угревой болезни не наблюдается.
Гиперсекреция андрогенов – пусковой фактор в патогенезе угревой болезни.
Бактериальное заражение, как правило, очень часто сопровождает появление угревой болезни. Основная роль в развитии воспаления и нарушении процесса ороговения с образованием комедона принадлежит колонизации микроаэрофильной Propionibacterium acnes. В развитии акне важную роль занимают и коагулазонегативный Staphylococcus epdermidis, использующий кожное сало как хорошую питательную среду.
В настоящее время продолжаются исследования влияния генетических факторов на степень развития и выраженности угревой болезни. Уже подтверждено, что конкордатность по скорости продукции кожного сала более выражена у однояйцевых близнецов, чем у двуяйцевых. Также рассматривается гипотеза о более тяжелом течении угревой болезни при наличии ее в анамнезе по материнской линии.
Важная роль в развитии акне отводится также нарушениям взаимодействия продуктов сальных желез и рецептора роста фибробластов соединительной ткани вокруг них.
Степень влияния алиментарных факторов на возникновение угревой болезни остается спорной. Однако современными исследованиями уже подтверждено, что употребление продуктов коровьего молока и легкоусвояемых углеводов приводят к повышенной секреции инсулина и инсулиноподобных факторов роста 1 и 2, что в дальнейшем предрасполагает к повышенному образованию угрей.
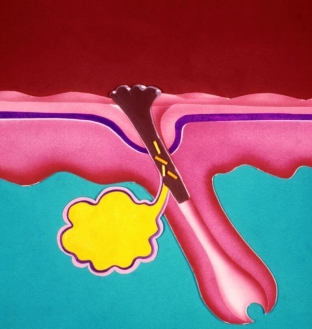
Последовательность развития угревой болезни и тактика лечения
Наиболее признанным является следующий механизм развития угревой болезни:
- повышенное образование кожного сала, начало колонизации P. Acnes;
- образование микрокомедона вследствие усиления продукции роговых клеток и замедления процессов слущивания;
- закрытые комедоны, образованные вследствие регрессии сальных желез и формирования каверн, положительно влияющих на рост P. Acnes;
- открытие комедонов и выраженные клинические проявления;
- поздний воспалительный процесс (возможно развитие пустул, папул с дальнейшим рубцеванием).
Основные подходы к терапии угревой болезни:
- местное литическое действие на комедоны;
- антиандрогенная терапия (для пациентов женского пола);
- антибактериальная терапия (направлена на устранение колонизации P. acnes, менее эффективна для S. epidermidis);
- местное и системное снижение воспалительного процесса (прием изотретиноина);
- диета с уменьшением молочных продуктов и легкоусвояемых углеводов;
- коррекция сопутствующих эндокринных заболеваний.
Применение антиандрогенной терапии и системной терапии изотретиноином может назначаться – по показаниям - также женщинам не только как метод борьбы с акне, но и как метод контрацепции.
Вас может заинтересовать: Азбука кожи для косметолога. Строение эпидермиса







Добавить комментарий