

Одной из пяти самых частых причин материнской смертности является послеродовое кровотечение (Postpartum Hemorrhage − PPH) − неотложное состояние в акушерской практике, которое можно предусмотреть и быстро отстранить.
Своевременное лечение в случае этого осложнения поможет значительно снизить материнскую смертность.
Узнайте в статье на estet-portal.com последние клинические рекомендации по ведению пациенток с послеродовым кровотечением.
- Понятие раннего послеродового кровотечения
- Диагностические критерии послеродового кровотечения
- Стадии послеродового кровотечения
- Медикаментозное лечение послеродового кровотечения
Понятие раннего послеродового кровотечения
Раннее или первичное послеродовое кровотечение возникает в первые 24 часа после родов; отсроченное или вторичное − через 24 часа до 12 недель после родов.
Согласно традиционному определению, послеродовое кровотечение − это потеря крови> 500 мл после вагинальных родов или ≥1000 мл после кесарева сечения.
Читайте нас в Instagram!
Американский колледж акушеров-гинекологов в 2017 пересмотрел определение и установил, что послеродовое кровотечение − кумулятивная потеря крови ≥1000 мл или кровотечение, ассоциированное с признаками и симптомами гиповолемии в течение 24 часов после родов (вагинальных или кесарева сечения).
Пациентки с кумулятивной потерей 500-999 мл крови требуют проведения усиленного наблюдения и интервенции по клиническим показаниям.
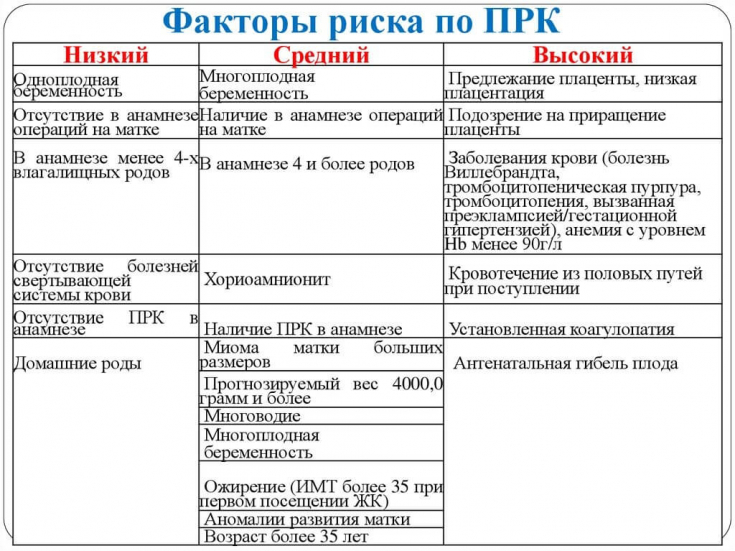
Диагностические критерии послеродового кровотечения
Правило четырех «Т» поможет определить этиологию раннего послеродового кровотечения.
1. Тонус: атония матки (неэффективное сокращение матки после рождения плаценты) − главная причина кровотечения, что может маскировать профузное кровотечение.
При этом может образовываться большое количество сгустков, которые должны быть удалены.
Патология крепления плаценты: рlacenta previa, placenta accreta и отслойка плаценты также вызывают кровотечение, поскольку они снижают эффективность сокращения матки и создают условия для послеродового кровотечения.
2. Ткани: остатки тканей, плаценты, задержка мембран и сгустков крови или дополнительной доли плаценты могут вызвать кровотечение, поскольку не позволяют нормально сократиться матке.
3. Травма: при вагинальных родах необходимо рассмотреть разрывы влагалища, шейки матки и матки; при кесаревом сечении − рассмотреть скрытое кровотечение из поврежденных маточных артерий, которые сократились, и в результате этого могла образоваться ретроперитонеальная гематома; кровотечение из места гистеротомии.
Ультразвуковое исследование поможет определить кровотечение.
4. Тромбин: коагулопатия, ДВС синдром могут быть следствием врожденного или приобретенного геморрагического диатеза или снижения уровня факторов свертывания крови во время массивного кровотечения.
Острая коагулопатия может быть следствием:
Опасные состояния: водянка беременных
Стадии послеродового кровотечения
Стадии кровотечения помогают оценить тяжесть кровотечения и определиться с последующей стратегией действий:
1-я стадия − нормальные показатели жизнедеятельности и лабораторные значения: потеря крови ≥1000 мл во время родов;
2-я стадия − нормальные показатели жизнедеятельности и лабораторные значения: продолжается кровотечение до 1500 мл или пациентка нуждается в назначении более 2 утеротоников;
3-я стадия − нарушение основных показателей состояния организма и лабораторных значений:
- олигурия;
- кровотечение, которое продолжается при оценке потери крови> 1500 мл;
- было перелито ≥2 единиц эритроцитарной массы;
- пациентка в группе риска скрытого кровотечения (после кесарева сечения) и ДВС-синдрома.
4-я стадия − развитие кардиоваскулярного коллапса, который связан с массивным кровотечением, тяжелым гиповолемическим шоком или эмболией околоплодными водами.

Медикаментозное лечение послеродового кровотечения
1.Окситоцин −10-40 ЕД добавить в 500-1000 мл физиологического раствора или раствора Рингера лактата, вводить медленно.
2. Метилэргометрин − 0,2 мг внутримышечно или в миометрий каждые 2-4 часа.
3.15-метил PGF2 альфа − 0,25 мг внутримышечно или в миометрий каждые 15 мин (до 8 доз).
4.Мизопростол − 600-1000 мкг перорально, сублингвально или per rectum, 1 доза.
5.Транексамова кислота − 1 г в течение 10 мин (добавить 1 г во флакон в 100 мл физиологического раствора) каждые 30 мин, пока кровотечение не будет контролируемо.
Что нужно знать о процедуре первого ЭКО
Важна не только своевременная диагностика быстрого снижения уровня эритроцитов, но и своевременное распознавание коагулопатии.
Во время лечения в случае кровотечения важно:
- контролировать потерю крови;
- ограничивать тромбоцитопению;
- предотвратить коагулопатию потребления;
- поддерживать систолическое АД не ниже 80-100 мм рт. ст.
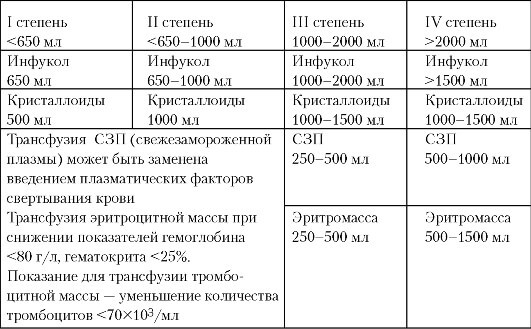
Некоторые рекомендации заключаются в том, чтобы удерживать уровень фибриногена> 1,5 г / л посредством использования криопреципитата.
Последствия пиелонефрита во время беременности
Послеродовое кровотечение можно предотвратить, если постоянно проводить мониторинг показателей матери и проводить точную оценку кровопотери во время и после родов.
Своевременно проведенная терапия в зависимости от ситуации поможет значительно снизить материнскую смертность.







Добавить комментарий