

В 15% случаев семейная пара страдает от бездетности, что подразумевает невозможность забеременеть на протяжении 12 месяцев половой жизни без использования методов контрацепции. Примерно в 25% случаев бездетность вызвана женским фактором и примерно в 25% - мужским.
Фактор, вызывающий бесплодие, выявляется у обоих партнеров примерно в 25% случаев, а в остальных 25% причина бездетности остается неизвестной.
На сегодня в арсенале врачей большой опыт лечения бездетности и уникальные методы планирования семьи, которые сформированы в Evidence-Based Medicine Guidelines – клинических протоколах, основанных на доказательной медицине. Спасибо, что Вы остаетесь с estet-portal.com. Читайте больше о ведении пациента с бездетностью по самым актуальным рекомендациям в нашей статье.
Причины бездетности по современным протоколам лечения EBM Guidelines
- Наиболее распространенными причинами бездетности являются овуляторная дисфункция (20-30%), проблемы с маточными трубами, 10-15%, эндометриоз (10-20%) и патология сперматозоидов (20-40%). Некоторые причины бездетности становятся очевидными только после начала лечения.
- Декомпенсированные соматические болезни (например, диабет, эпилепсия, воспалительные заболевания кишечника, целиакии) могут снизить уровень рождаемости.
- Избыточный вес или недостаточный вес уменьшают, в частности, женскую плодовитость. В то же время увеличивается риск выкидыша.
- Чрезмерное курение ухудшает работу яичников и снижает качество спермы. Ежедневное потребление тяжелого алкоголя может нарушить производство спермы.
- Производство спермы может быть нарушено из-за инфекции, хирургической патологии, травмы яичек.
- Ожирение снижает качество спермы.
- Производство спермы может снижаться при приеме некоторых лекарственных средств, таких как тестостерон, цитотоксических препаратов, некоторых антигипертензивных препаратов (блокаторы кальциевых каналов), анаболических стероидов.
Читайте нас в Telegram
Диагностическая программа по современным Guidelines при бездетности
1. Клиническое обследование - самое важное исследование; внешний вид и строение пациента дают большую информацию о гормональном состоянии.
2. Артериальное давление, рост, вес, рост волос на теле и вторичные сексуальные характеристики
3. Основной анализ крови с тромбоцитами, ТТГ, свободный Т4, глюкоза крови натощак и другие основные лабораторные исследования.
4. Мазок по Папаниколау и тест на наличие Хламидий во время гинекологического обследования
5. Неправильный менструальный цикл является показателем для дальнейших исследований, основанных на других симптомах (например, гормональная кольпоцитология, измерение пролактина, ФСГ, измерение уровня эстрогена не является показательным).
6. Первое исследование для мужчин - анализ спермы.
7. Клиническое исследование (читайте на нашем сайте: Увеличение мошонки может быть проявлением сперматоцеле).
8. Перед началом лечения бездетности по современным Guidelines пара должна пройти скрининг на инфекции (гепатит В и С, ВИЧ).
9. Вагинальное ультразвуковое исследование дает информацию о структуре и функционировании женских репродуктивных органов.
10. В неясных случаях возможно проведение гистеросонографии или гистеросальпингоосографии, лапароскопии.
11. Уровни гонадотропина проверяются во время начала цикла, если цикл является нерегулярными, то концентрация антимюллеровского гормона отражает овариальный резерв.
12. Анализ прогестерона в течение конечного цикла используется для подтверждения овуляции и достаточной активности желтого тела.
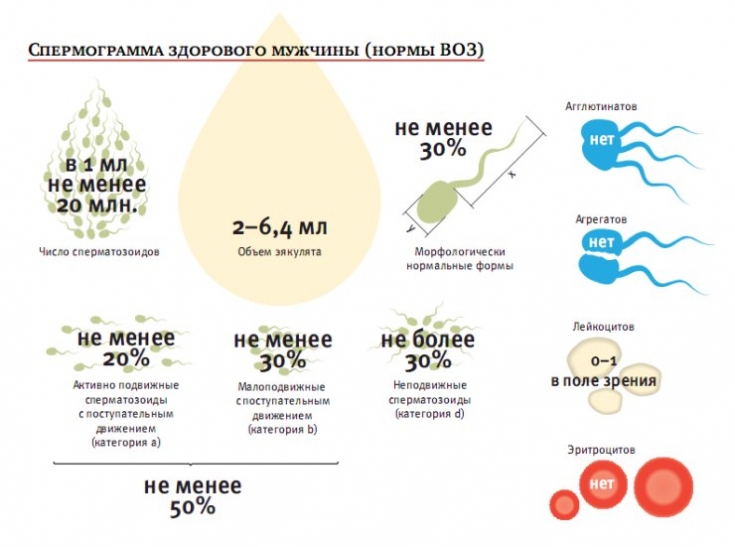
13. Плотность сперматозоидов должна составлять ≥ 15 миллионов сперматозоидов/мл, общее количество сперматозоидов ≥ 39 миллионов и объем эякулята > 1,5 мл. Образец считается нормальным, если общая доля подвижной спермы составляет ≥ 40%. Во время анализа спермы определяется содержание антител к сперматозоидам.
14. Дальнейшая диагностика включает в себя проведение определение уровня фоликулостимулирующего (в случае уменьшения количества спермы), лютеинизирующего гормона, тестостерона, исследование кариотипа, Y-хромсомных микроделеций.
Дополнительную информацию про обследование при подозрении на бесплодие можно получить в нашей статье из раздела «Гинекология».
Лечебная программа по современным Guidelines при бездетности
Clomiphene является наиболее часто используемым препаратом для индуцирования овуляции по современным Guidelines. Его можно использовать, когда концентрации пролактина и гонадотропина в сыворотке нормальны.
- Наиболее распространенной причиной ановуляторного бесплодия является синдром поликистозных яичников, СПКЯ. У пациентов с избыточным весом с СПКЯ метформин можно использовать в качестве альтернативы для лечения.
- Ингибитор ароматазы является альтернативой кломифену.
- Лечение гонадотропином используется, если пациент не реагировал на кломифен или имеет дефицит гонадотропина.
- Лечение проводится с использованием минимально возможной дозы с целью созревания одного овариального фолликула. Не стоит продолжать лечение после 4-6 циклов лечения.
Индукция овуляции путем введения хорионического гонадотропина может вызвать синдром гиперстимуляции яичников. При этом возникает боль в животе, отек, тошнота и рвота. Может осложниться тромбоэмболией, затруднениями дыхания или почечной недостаточностью.
- Субмукозальные и большие (> 6 см) внутримышечные миомы матки должны быть удалены.
- Пластические операции на маточных трубах, Salpingectomy, в случае заполненных жидкостью и расширенных труб, может увеличить шансы на успешное оплодотворение in vitro.
- При патологии семени применяют внутриматочное осеменение. Перед осеменением сперму необходимо отделить («промыть») от семенной плазмы.
- Экстракорпоральное оплодотворение с использованием собственной спермы или спермы донора может использоваться почти во всех типах бездетности. В течение последних нескольких лет интрацитоплазматическая инъекция сперматозоидов стала основным лечением при мужском бесплодии.
Синдром поликистозных яичников повышает риск развития новообразований
Меры, направленные на профилактику бездетности по современным Guidelines
Репродуктивное здоровье может быть улучшено путем профилактики и оптимального лечения хламидийной инфекции, поддержания нормальной массы тела, признавая влияние возраста на фертильность и отказ от курения.
Женщина, планирующая беременность, должна придерживаться сбалансированной диеты.
Обычно здоровая женщина обычно не нуждается в конкретных диетических добавках. Витамин В12 рекомендуется женщинам после строгой вегетарианской диеты. Фолиевая кислота 400 мкг/день и витамин D 10 мкг/день рекомендуются всем женщинам по EBM Guidelines.
Бездетность как психосоциальная проблема в гинекологии по Guidelines
Современные лечебные рекомендации, основанные на данных доказательной медицины, представляют широкий арсенал мероприятий, направленный на все возможные этиологические факторы. Но следует помнить, что бездетность - это психосоциальная проблема, и, столкнувшись с этим, врач не должен концентрироваться только на медицинских аспектах проблемы.
Профессионализм врача необходим для того, чтобы помочь в возможных сексуальных проблемах, депрессии, а также в случае возникновения у пациента чувства вины, гнева, горя, потери.
Возможно Вас также заинтересует статья на нашем сейте в разделе «Гинекология»: Бесплодие – актуальная проблема современных женщин.
По материалам Evidence-Based Medicine Guidelines







Добавить комментарий