

Традиционно лазерное омоложение кожи лица ассоциируется со шлифовкой СО2 и Er:YAG лазерами, при которой эффект омоложения обусловлен разрушением эпидермиса и повреждением дермы, приводящим к реорганизации ее структурных компонентов с промежуточным включением механизмов заживления ран. Однако стимулирование коллагена и внеклеточной матрицы возможно и при значительно меньших повреждениях кожи, благодаря чему снижается риск возникновения осложнений и сокращается длительность послеоперационного периода. Эти исследования привели к широкому внедрению в практику неаблятивного омоложения кожи, именуемого также фотоомоложением.
 Владимир Александрович Цепколенко
Владимир Александрович Цепколенко
д.м.н., профессор, заслуженный врач Украины,
президент Украинского общества эстетической
медицины, генеральный директор Украинского
института пластической хирургии
и эстетической медицины "Виртус"
Неаблятивное фотоомоложение – это процесс, при котором световая энергия используется для контролируемого термического воздействия на отдельные компоненты дермы без повреждения эпидермиса с целью устранения возрастных изменений кожи (в том числе и морщин), а также изменений, связанных с воздействием окружающей среды. Омоложение происходит в результате стимуляции образования нового коллагена и синтеза внеклеточной матрицы. Кроме того, неаблятивное омоложение должно включать в себя устранение вторичных признаков возрастных изменений кожи, не являющихся исключительно структурными (поверхностная диспигментация,телеангиэктазии, гирсутизм, розацеа).
Таким образом, мы охарактеризовали два вида неаблятивного фотоомоложения: первый подразумевает структурные изменения в коллагене и соединительной ткани и направлен на уменьшение морщин, пор, эластоза; второй применяется при сосудистых, пигментных и воспалительных явлениях, связанных с инволюционно-дистрофическими изменениями кожи.
Все источники энергии, применяемые в настоящее время для фотоомоложения, объединяет использование кожных хромофоров в качестве очагов термического повреждения, вокруг которых стимулируется выработка нового коллагена и последующего восстановления поврежденного коллагена со стимуляцией и восстановлением фибробластов. Однако в настоящее время известны и другие механизмы фотоомоложения. Воспалительные цитокины, возникающие в результате повреждения или некроза клеток и являющиеся признаком заживления раны, влияют на выделение фибробластами таких белков внеклеточной матрицы, как коллаген I типа, фибронектин, декорин. Одновременно вырабатываются кожные ферменты (матриксная металлопротеиназа ММП), разрушающие часть образующегося коллагена и другие компоненты внеклеточной матрицы, что способствует ремоделированию ткани (например, ММП-1 – коллагеназа – препятствует чрезмерному образованию коллагена I типа, предположительно, увеличивая относительную долю коллагена других типов, не образующих фибрилл и повышающих эластичность кожи).
К наиболее часто используемым в фотоомоложении лазерам относятся:
1. Видимый диапазон излучения:
- Nd:YAG и Nd:YVO4 лазеры с удвоением частоты, КТР (зеленый 532 нм);
- импульсный лазер на красителях (желтый 585-595 нм);
- рубиновый лазер (680 нм).
2. Инфракрасный диапазон излучения:
- диодные лазеры (800-950, 1450 нм);
- Nd:YAG и Nd:YVO4 лазеры (1064 нм);
- Nd:YAG лазер (1320 нм);
- Er:glass лазер (1540 нм).
К первой категории относятся лазеры видимого диапазона, излучение которых преимущественно поглощается гемоглобином и меланином. Эти лазеры в основном используются для лечения вторичных возрастных изменений (телеангиэктазии, пигментации, гирсутизма, акне) (табл. 4).
Рекомендации по применению неаблятивного омоложения кожи при различных возрастных изменениях
| Возрастные изменения | Вид лазера |
| Телеангиэктазии | Nd:YAG и Nd:YVO4, КТР, 532 нм |
| Пигментация | Рубиновый, 680 нм; александритовый, 755 нм |
| Неглубокие морщины | Nd:YAG, 1064 нм; диодный лазер, 810 нм |
| Морщины средней глубины | Nd:YAG, 1064, 1320 нм; диодный, 1450 нм; Er:glass, 1540 нм |
| Свежие угревые высыпания | Александритовый, 755 нм; диодный лазер, 810 нм |
Вторая категория – источники инфракрасного излучения, поглощающегося в равной мере гемоглобином, меланином и водой (с увеличением длины волны процент поглощения водой существенно возрастает). Инфракрасные волны используются для термического повреждения дермы и запуска реакции неоколлагенеза.
При выборе конкретного лазера необходимо знать, какое действительно влияние на ткани оказывает его излучение, а не преувеличенные данные производителей. Зная мощность прибора, хромофор, которым поглощается энергия (гемоглобин, меланин, вода или все вместе), а также диаметр пятна и параметры импульса, врач может выбрать наиболее подходящую лазерную систему для каждого конкретного случая. Например, невозможно провести фотоомоложение пигментированного образования прибором с длиной волны 1450 нм, так как в этом случае энергия преимущественно поглощается водой, а не меланином.
Фракционный фототермолиз
Фракционное омоложение является новым способом лазерной обработки, при котором создаются многочисленные зоны теплового повреждения – микротермальные лечебные зоны (МЛЗ) (рис. 2.5-20), окруженные нетронутыми участками эпидермиса и дермы. Неповрежденные участки кожи способствуют быстрому восстановлению микроскопических повреждений (рис. 2.5-21), что делает возможной высокоэнергетическую обработку с минимальным риском побочных эффектов.
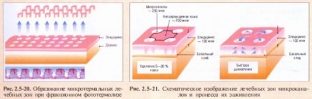
После фотокоагуляции в течение суток происходит перемещение жизнеспособных клеток с периферии МЛЗ, на месте МЛЗ развивается асептическое воспаление, в процессе которого некротические обломки клеток и внеклеточных структур частично фагоцитируются мигрирующими в зону воспаления макрофагами. Через 1 час после окончания облучения определяются ясно очерченные столбцы эпидермального и дермального повреждений, а покрывающий роговой слой остается невредимым. Образующиеся микроскопические эпидермальные некротические остатки состоят из поврежденных эпидермальных и дермальных клеток, а также меланина и эластина. Эти частицы вытесняются трансэпидермально в период между 3-м и 7-м днем после лазерной обработки. Внутри обработанных участков обнаруживались клеточные маркеры заживления ран дермальной поверхности и синтеза нового коллагена: белки температурного шока 70, коллаген III, ядерный антиген пролиферирующих клеток, альфа-гладкий мышечный актин.
Пролиферативная стадия воспаления, развившегося на месте МЛЗ, включает в себя синтез новых структурных элементов эпидермиса и дермы, а также реорганизацию окружающего пространства. Процесс заживления отличается от наблюдаемого при других методиках, поскольку находящиеся между МЛЗ интактные зоны кожи содержат большое количество жизнеспособных клеток, внутриэпидермальные стволовые клетки и фибробласты. Таким образом, восстановление микроструктуры кожи в зоне воздействия происходит быстро, с минимальными побочными эффектами.
В клиническом выражении фракционное омоложение способствует достижению высококачественных клинических результатов, нередко схожих с действием абляционных лазеров, при отсутствии таких побочных эффектов, как постоянная гипопигментация или рубцевание.
В отличие от других неабляционных лазеров, неабляционный фракционный фототермолиз можно безопасно использовать без охлаждения благодаря микроскопическим участкам обработки, что минимизирует риск обширного нагрева. Тем не менее, на практике нередко приходится прибегать к средствам охлаждения в дополнение к предварительной местной анестезии из-за ощутимых, а порой и значительных болевых ощущений в ходе обработки. Наиболее часто используются устройства принудительного воздушного охлаждения.
Фракционный абляционный фототермолиз
Фракционные СО2 и Er:YAG лазеры разрабатывались с целью достижения клинических результатов, сравнимых с применением обычных абляционных лазеров. Данные устройства обеспечивают абляцию эпидермиса и термическое повреждение дермы различной глубины, что способствует более выраженной реакции заживления и сопутствующему дермальному фиброзу. В итоге наблюдается более существенный клинический эффект по сравнению с неабляционными технологиями, а время заживления и риск рубцевания значительно меньше, чем при использовании обычных абляционных лазеров.
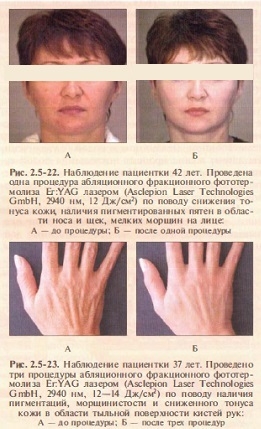
Абляционные фракционные лазеры обеспечивают клинически видимое улучшение состояния лицевых морщин, фотоповреждений, постакне и эластичности кожи даже после одного сеанса обработки. В отличие от традиционных абляционных лазеров есть возможность проводить обработку только под местной анестезией и без интенсивного охлаждения. Фракционная абляция не вызывает экссудации, а для ухода за открытой раневой поверхностью требуется 1-2 дня. При наличии в анамнезе рецидивирующего течения herpes simplex перед проведением процедуры рекомендуется противовирусная профилактика. Также возможен профилактический прием антибиотиков при наличии соответствующих показаний. Гипопигментация и перманентное рубцевание не отмечаются (рис. 2.5-22, рис. 2.5-23).
Основные моменты фотоомоложения кожи
Неабляционные технологии омоложения кожи осуществляют восстановление структуры дермы без существенного повреждения эпидермиса.
Лазеры с длинами волн от 500 до 800 нм рекомендуется использовать для коррекции вторичных возрастных изменений (телеангиэктазий, пигментации, гирсутизма, акне).
Воздействие излучения в диапазоне 1064-1450 нм обеспечивает улучшение внешнего вида кожи, ее структуры и функции путем образования нового коллагена и синтеза внеклеточной матрицы без повреждения эпидермиса.
Неабляционный фракционный фототермолиз отличается значительной клинической эффективностью, возможностью применения его на любом участке тела, а также лечения пациентов со всеми типами кожи по Фитцпатрику.
Наиболее эффективным и в то же время безопасным способом коррекции возрастных изменений (как первичных, так и вторичных) является метод абляционного фракционного фототермолиза, обеспечивающий обновление микроструктуры кожи и малый срок реабилитации для пациентов.
Продолжение следует.







Добавить комментарий