

Пролежни, возникающие у пациентов, которые в силу разных причин вынуждены длительно лежать или быть ограниченными в движении, доставляют много проблем, поскольку приносят пациенту боль и омертвение тканей, могут привести к поражению мышц и костей, осложниться бактериальной инфекцией и развитием сепсиса. Во избежание появления пролежней лежачий больной должен получать тщательный специальный уход за кожей. Проявившиеся пролежни подлежат немедленному лечению, чтобы не допустить развития осложнений.
Причины, по которым появляются пролежни, и факторы риска
Пролежни представляют собой омертвение тканей, вызванное продолжительным давлением на них и нарушением кровообращения в этом месте. Главной причиной, из-за которой случаются пролежни, становится сдавливание ткани между костью и твердой поверхностью (кроватью, инвалидным креслом): при этом нарушается циркуляция крови в мелких сосудах, клетки этой области перестают получать кислород и питание, ткань погибает.
Дополнительные факторы, провоцирующие пролежни, - это трение (об одежду, ткань постельного белья) и скольжение (по кровати, креслу). Пролежни бывают также из-за неровной или тугой повязки при переломах и даже на слизистой оболочке из-за плохо подогнанного зубного протеза. Чаще всего пролежни развиваются у пациентов, вынужденных мало двигаться из-за перенесенных операций, травм, тяжелых болезней, из-за общей слабости, паралича.
Факторы, повышающие риск развития пролежней у пациентов:
- пожилой возраст;
- нарушение чувствительности кожи при неврологических заболеваниях, нарушение сознания (пациент не чувствует дискомфорта на коже);
- болезни, нарушающие кровообращение (сахарный диабет, острая окклюзия сосудов);
- атрофия мышц, истощение, мышечные спазмы;
- недостаток жидкости в организме, плохое питание пациента;
- слишком сухая или влажная кожа (в том числе при недержании мочи и кала, при усиленном потоотделении).
Виды пролежней, их типичные симптомы и локализации
Пролежни классифицируются на четыре типа в зависимости от тяжести поражения кожи. Первая стадия характеризуется покраснением кожи, ее раздражением и повышенной чувствительностью.
Вторая – характеризуется повреждением эпидермиса и появлением поверхностной раны. Третья - уже имеется некроз тканей на всю глубину дермы и подкожную жировую клетчатку. Крайняя стадия пролежня – распространение некроза на мышцы и кости. Кроме того, пролежни различаются по размерам – от небольших до гигантских.
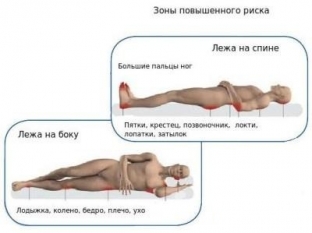 Чаще всего страдает крестец, затылок, пятки, область лопаток и ягодиц. На начальных стадиях заболевания ослабленные пациенты могут не чувствовать боли. Поэтому лежачий больной должен регулярно и тщательно осматриваться врачом.
Чаще всего страдает крестец, затылок, пятки, область лопаток и ягодиц. На начальных стадиях заболевания ослабленные пациенты могут не чувствовать боли. Поэтому лежачий больной должен регулярно и тщательно осматриваться врачом.
Лечение пролежней и возможные осложнения при отсутствии терапии
Принципы лечения пролежней сводятся к восстановлению кровотока в сдавленной области, отторжению некротизированных тканей и заживлению раны. Пролежни обрабатываются специальными препаратами, которые способствуют отторжению некротических масс, или очищаются инструментами. Рекомендуется наложение повязок с альгинатами, ранозаживляющими средствами, при присоединении бактериальной инфекции – применяются антибиотики и антисептики.
Самое грозное из возможных осложнений пролежня – сепсис, когда бактерии разносятся током крови по всему организму от инфицированного пролежня. Пролежни могут спровоцировать флегмону и гнойный артрит, если они хронические и долго не заживают – вероятно развитие рака кожи.







Добавить комментарий