

Как результат быстро меняющегося гормонального фона беременной женщины, дерматологическую патологию сложно диагностировать своевременно и чётко определить этиологию. В случае нарушения гормонального статуса могут развиваться патологические изменения кожи и слизистых, в связи с наличием эстрогеновых и прогестероновых рецепторов. Важно понимать механизм воздействия гестационных изменений, чтобы выбрать правильную тактику для ведения таких пациенток и определить потребность в коррекции. Разберём на estet-portal.com возможные дерматологические проявления во время беременности.
- Дисхромии как проявление гормональных изменений во время беременности
- Полиморфный дерматоз беременных: характеристика
- Аутоиммунный прогестероновый дерматит во время беременности
- Пемфигоид gestationis: клиническая картина
Дисхромии как проявление гормональных изменений во время беременности
Развития гиперпигментации во время беременности является следствием повышения меланоцитстимулирующего гормона, а также стимуляции эстрогеновых рецепторов в коже.
Подписывайтесь на нас в Instagram!
Пигмент чаще всего откладывается в области кожи сосков, ареол, белой линии живота, наружных половых органов, а также на внутренней поверхности бёдер.
Читайте также: Пилинги против гиперпигментации
Также усиливается выраженность родимых пятен, пигментация невусов, свежих рубцов. Регресс обычно происходит после родоразрешения.
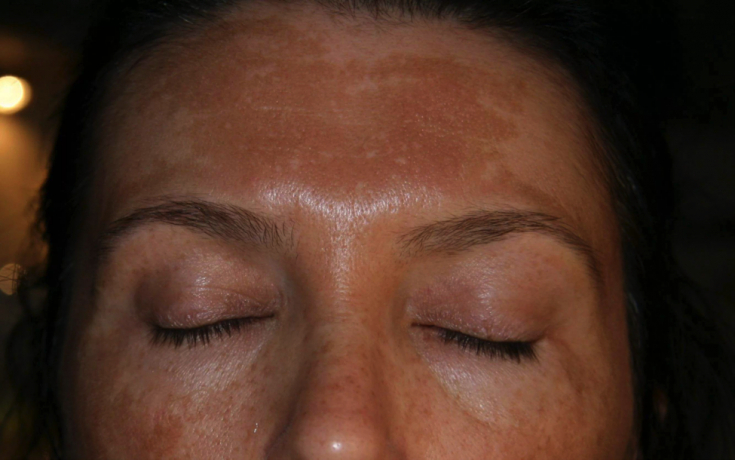
Хлоазма наблюдается на коже лица в виде симметричных коричневых пятен разной интенсивности: располагается на щеках, на лбу, реже – на верхней губе. Ключевую роль в патогенезе заболевания играет физиологическое повышение эстрогенов и прогестерона.
Читайте также: Косметологические процедуры для коррекции хлоазмы
Важное значение в патогенезе маски беременных имеет также влияние ультрафиолетового излучения. Считается, что дефицит фолиевой кислоты также участвует в развитии данной патологии. Дифференциальную диагностику хлоазмы стоит проводить с поствоспалительной пигментацией.
Полиморфный дерматоз беременных: характеристика
В 76% случаев зудящие уртикарные папулы и бляшки беременных проявляют себя в третьем триместре во время первой беременности и регрессуют на протяжении 7-10 дней после родов.
Существуют определенные факторы, сопровождающие развитие полиморфного дерматоза: начало в третьем триместре, первично возникают в области живота, большая масса тела у беременных с подобной патологией.
Сначала поражается кожа нижней трети живота. В большинстве случаев первичные элементы развиваются на участках растяжек, далее распространяются на грудь, спину и конечности. Пациенты жалуются на зуд в области живота, бедер, ягодиц. Высыпания представляют собой эритематозные отёкшие папулы диаметром 1-3 мм. Они имеют склонность к слиянию, бледнеют при нажатии, зудят, образуют бляшки, на поверхности которых в 40% случаев наблюдаются везикулы. При биопсии поражённых участков выявляют периваскулярную лимфогистиоцитарную инфильтрацию в верхних слоях дермы, отёк сосочкового слоя, очаговый кератоз и спонгиоз.
Аутоиммунный прогестероновый дерматит во время беременности
Патогенез аутоиммунного прогестеронового дерматита до конца не известен, однако механизм развития вероятно связан с развитием гиперчувствительности к прогестерону при повышении его уровня в сыворотке крови во время беременности.
Читайте также:Аллергические пятна: клиника, лечение
Клинически заболевание напоминает проявления крапивницы, наблюдаются участки гиперемии и шелушения, может иметь вид мультиформной эритемы, дисгидротических поражений. Чаще всего высыпания появляются на ладонях, реже – на ступнях, на туловище. На ладонях могут встречаться везикулы.
Аутоиммунный прогестероновый дерматит также может возникать у небеременных женщин на фоне приёма прогестиновых препаратов.
В таком случае высыпания появляются за 5-10 суток до менструации проходят спустя несколько дней.
Пемфигоид gestationis: клиническая картина
«Герпес беременных» не имеет ничего общего с герпесвирусной инфекцией. Это редкое аутоиммунное буллёзное поражение кожи во время беременности, связанное с наличием циркулирующих антител к антигенам базальной мембраны кожи.
Читайте также: Генитальный герпес: тактика лечения
Герпес беременных связан также с тканевым и сывороточным HLA-DR3, особенно с соединениями HLA-DR3 и HLA-DR4.
Подписывайтесь на нас в Facebook!
Начало заболевания преимущественно приходится на второй и третий триместр беременности, но может развиваться на любом сроке.
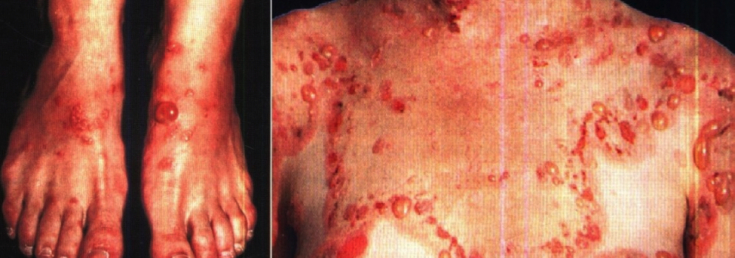
Продромальный период у пемфигоида представлен общими признаками: головной болью, слабостью, тошнотой, гипертермией. Специфической чертой являются полиморфные везикуло - буллёзные элементы на фоне эритемы. Среди высыпаний наблюдаются также уртикарные папулы и бляшки в виде мишеней. Чаще всего первичные элементы обнаруживаются в зоне около пупка, но и могут иметь генерализованный характер: на ягодицах, конечностях, слизистых оболочках появляются эритематозные папулы и везикулы.
Читайте также: Опущение матки: этиология, клиника, хирургия
На разгибательных поверхностях конечностей элементы располагаются кольцами. При биопсии выявляется периваскулярная, эозинофильная, лимфоцитарная и гистиоцитарная инфильтрация поверхностных и глубоких слоёв кожи. По ходу заболевания развивается отёк сосочкового слоя дермы с отслоением базальных клеток эпидермиса от базальной мембраны. В крови определяется комплементсвязывающий фактор герпеса беременных – фактор ГБ.
Грамотная интерпретация патологических изменений кожи у женщин во время беременности поможет компетентно оценить связь конкретных проявлений с состоянием систем организма, водно-солевым и электролитным балансом, определить необходимость в коррекции патологии и эффективно выстроить тактику лечения.
Ещё больше интересных материалов на нашем YouTube-канале:







Добавить комментарий