

Туляремия – острое природно-зоонозное очаговое заболевание, характеризующееся закономерным развитием регионарного лимфаденита и полиморфизмом других клинических проявлений. Этиология заболевания: микроорганизм Francisella tularensis.
Развитию туляремии особенно повержены охотники ввиду характера их трудовой деятельности и риска контакта с зараженными животными, в особенности с зайцеподобными (одно из устаревших названий туляремии – «кроличья чума»).
Более подробно о клинической картине туляремии, а также принципах диагностики и лечения заболевания читайте на estet-portal.com в этой статье.
Эпидемиология туляремии: основные пути передачи инфекции
Основной резервуар инфекции в природе – зайцеподобные и грызуны. Человеку инфекция может передаваться через:
1. комаров (главный вектор передачи в Финляндии);
2. кровососущих членистоногих (гамазовых клещей, блох);
3. больных животных (при обработке тушки);
4. вдыхание зараженных аэрозолей;
5. употребление зараженной воды или пищи, в том числе мяса больного животного;
Таким образом, следует выделить такие пути передачи туляремии:
1. трансмиссионный;
2. контактный;
3. воздушно-пылевой;
4. алиментарный.
Следует отметить, что от человека к человеку туляремия не передается.
Следите за нашими новостями в Facebook
Классификация туляремии: современные представления о клинических формах
Инкубационный период туляремии составляет 1-14 дней.
Развитие определённой клинической формы туляремии зависит от места проникновения возбудителя в организм человека.
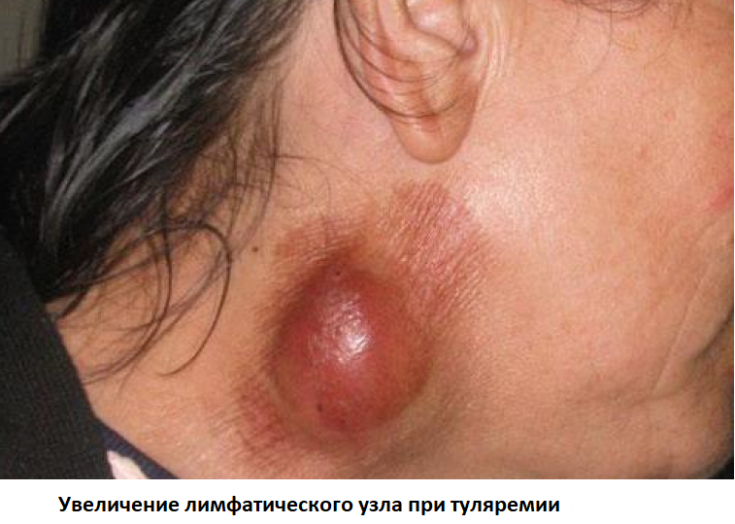
Общие симптомы, характерные для всех форм заболевания, включают лихорадку, озноб, поражение лимфатических узлов (последние болезненные, склонные к нагноению, но никогда не спаиваются с соседними тканями и между собой).
На сегодняшний день выделяют такие клинические формы туляремии:
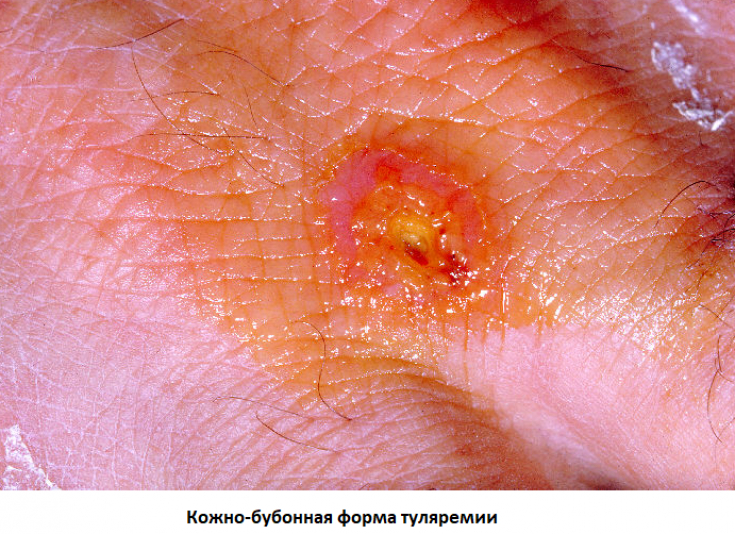
1. Кожно-бубонная форма: характеризуется развитием кожного аффекта на месте проникновения возбудителя (зудящего пятна, которое в течение трех дней превращается в язву) и регионального лимфаденита;
2. Офтальмическая форма: характеризуется развитием слизетечения, фотобоязни, гиперемии и отека конъюнктивы глаз (процесс чаще односторонний, но может быть и двусторонним). Типично образование желтых папул в виде зерна на конъюнктиве (гранулематозный конъюнктивит), увеличение регионарных лимфатических узлов. Возможные осложнения: дакриоцистит и язвы роговицы, приводящие к потере зрения;
3. Ангинозно-бубонная форма: заболевание начинается с появления боли при глотании. При осмотре обнаруживаются миндалины, покрытые пленками, которые не спаяны с подлежащими тканями. Иногда на них могут образовываться достаточно глубокие язвы, которые заживают с формированием рубцов;
4. Легочная форма: развивается при воздушно-пылевом заражении туляремией, характеризуется формированием первичной туляремийной пневмонии с вовлечением паратрахеальных, перибронхиальных лимфатических узлов;
5. Абдоминальная (тифоподобная) форма: характеризуется развитием язв слизистой оболочки кишечника и увеличением мезентеральных лимфатических узлов;
Лимфатическая система человека: на страже всего организма
6. Септическая форма: протекает очень тяжело и развивается у людей с иммунодефицитом. Формирования первичного очага для данной формы заболевания не характерно ввиду неспособности организма к ограничению инфекции. Поражаются печень, селезенка, сердце, костный мозг. Характерна генерализованная лимфаденопатия.
Перитонит, остеомиелит и менингит развиваются на фоне туляремии достаточно редко, но все же такие случаи описаны.
Современные принципы специфической диагностики туляремии
Бактериологическая и биологическая диагностика туляремии сопряжена с большим количеством технических трудностей и возможной опасностью заражения медицинского персонала, поэтому должна проводиться только в специальных лабораториях.
Серологические методы исследования (РПГА) позволяют подтвердить диагноз туляремии ретроспективно, основываясь на четырехкратном повышении титра антител в крови, взятой с двухнедельным интервалом.
Сегодня также доступна ПЦР-диагностика туляремии. Для исследования используются образцы отделяемого кожного аффекта, содержимого лимфоузлов, мокроты, мазков с конъюнктивы, из ротоглотки, испражнений и крови.
Первичный сифилис: внимание на лимфоузлы
Этиотропное лечение туляремии: эффективные схемы антибактериальной терапии
Лечение туляремии назначается на основании наличия клинической картины заболевания.
Акценты в этиотропном лечении туляремии несколько изменились за последние десять лет.
Если раньше считалось, что в лечении туляремии антибиотиком выбора несомненно является стрептомицин, то сегодня, согласно EBM Guidelines, предпочтение отдается назначению фторхинолонов, в частности ципрофлоксацина.
Таким образом, схема лечения туляремии у взрослых заключается в назначении ципрофлоксацина в дозе 500 мг 2 раза в сутки перорально на протяжении 10 дней.
В качестве альтернативы могут быть назначены доксициклин (100 мг 2 раза в сутки 14 дней), стрептомицин (500 мг 2 раза в сутки в/м 10 дней) или аминогликозиды.
Аминогликозиды являются антибиотиками выбора у беременных женщин, которые заразились туляремией.
Спасибо, что Вы остаётесь с estet-portal.com. Читайте другие интересные статьи в разделе «Инфектология». Вас также может заинтересовать Когда увеличивается риск развития воспаления околоушной железы







Добавить комментарий