

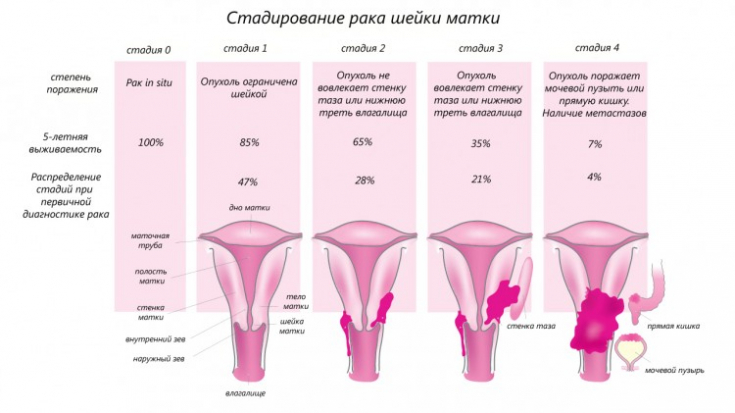
Рак шейки матки является одной из самых распространенных патологий у женщин после онкологических заболеваний молочной железы. Планирование объема облучения, при котором первичная опухоль и зоны ее регионарного распространения подлежат максимальному деструктивному влиянию с минимальной нагрузкой на критические органы (прямая кишка, мочевой пузырь), является главной задачей терапии новообразований шейки матки.
Однако программа лучевой терапии у данных пациентов предусматривает облучение больших объемов с подводом высоких терапевтических доз на грани толерантности тканей.
Узнайте в статье на estet-portal.com об основных методах профилактики лучевых осложнений при лучевой терапии рака шейки матки.
Лучевая терапия рака шейки матки
Программа лучевой терапии по радикальной программе у больных раком шейки матки предусматривает облучение больших объемов с подводом высоких терапевтических доз.
Читайте нас в Instagram!
Результаты такого лечения нередко остаются неутешительными. Больные раком шейки матки в основном погибают от прогрессирования основного заболевания в области малого таза, вторичной обструкции мочеточников, что приводит к почечной недостаточности, а в 4,4% случаев развиваются отдаленные метастазы.
Характеристика методов диагностики новообразований молочной железы
Сочетание лучевой терапии с радиомоделирующими цитостатическими препаратами или с системной полихимиотерапией (ПХТ) положительно сказывается на результатах комплексного лечения.
Однако такое взаимодействие со временем может привести к увеличению проявлений как общей, так и местной токсичности.
Также может вырасти количество непрогнозируемых индивидуальных реакций.
Осложнения лечения рака шейки матки
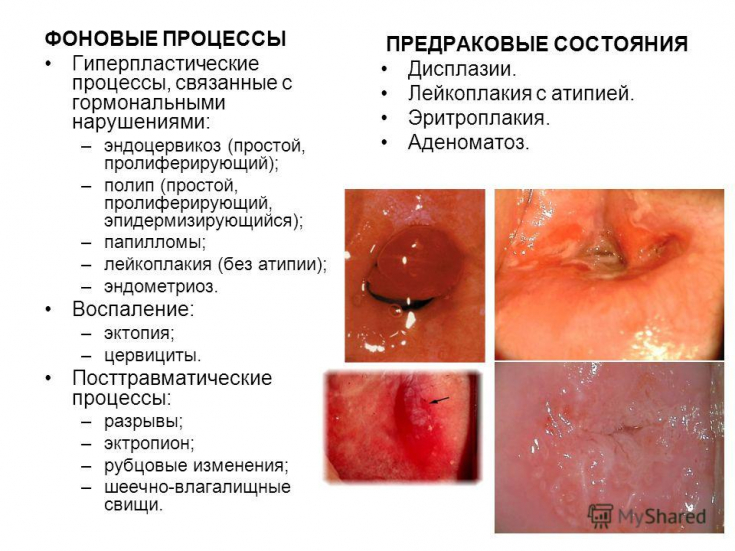
По клиническим признакам осложнения лучевой терапии рака шейки матки разделяют на общие и местные. К показателям общей токсичности относятся: степень миелосупрессии, уровень печеночных ферментов и показателей свертываемости крови, динамика уровня билирубина, креатинина и мочевины в сыворотке крови, а также выраженность таких симптомов, как недомогание, тошнота, рвота. Местная токсичность характеризуется частотой и проявлениями дерматитов, циститов, ректитов, кольпитов.
Синдром поликистозных яичников повышает риск развития новообразований
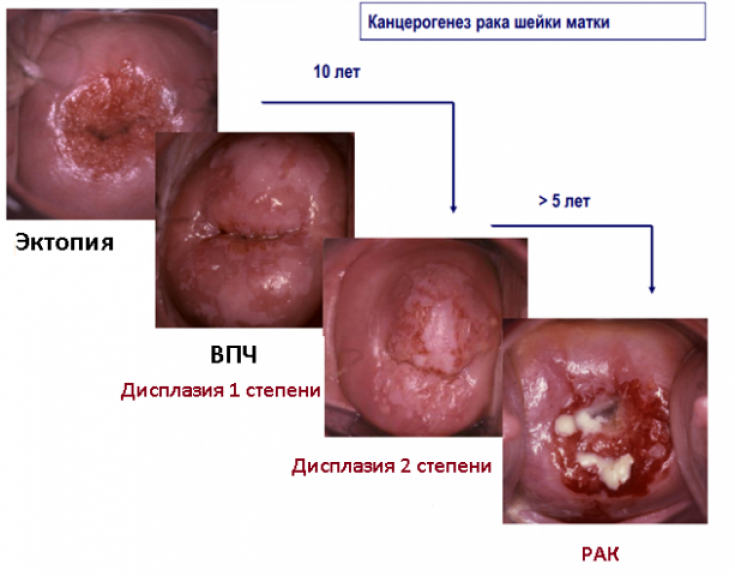
Местные осложнения лучевой терапии по сроку возникновения разделяют на ранние и поздние. Ранние − это следствия влияния излучения на генетический аппарат неповрежденных опухолевым процессом клеток, замедления репаративных процессов и функциональных расстройств, прежде всего нарушение кровообращения, развивающиеся в процессе лучевой терапии и / или в ближайшие 90-100 дней после ее завершения.
Подобные реакции имеют, как правило, временный и обратимый характер.
В механизме развития поздних лучевых повреждений лежит дисфункция кровеносной и лимфатической систем, а именно повреждения сосудов во время лучевой терапии. Вследствие глубоких гистохимических и гистологических изменений поздние лучевые осложнения имеют тенденцию к прогрессированию.
Частота ранних лучевых катаральных и пленочных эпителиитов мочевого пузыря, прямой кишки и влагалища, по данным ведущих мировых онкологических клиник, составляет 10-80%. Лучевые повреждения малого таза и прямой кишки, составляют основу поздней лучевой патологии у этого контингента больных и определяют качество их дальнейшей жизни. Частота поздних лучевых реакций мочевого пузыря и прямой кишки, по данным разных авторов, колеблется от 5-10% до 45-50%.
Хронический эндометрит: фактор ли в отказе на ЭКО
Профилактика осложнений лучевой терапии
Риск лучевых осложнений закономерно возрастает при увеличении полученной во время лечения дозы. Весьма существенное значение в прогнозировании поздних лучевых осложнений имеет режим фракционирования дозы. Увеличение разовой очаговой дозы (РОД), сокращение промежутков времени между сеансами облучения повышает риск лучевых осложнений. Напротив, снижение РОД, дробление ее в течение суток, использование расщепленных курсов облучения уменьшает вероятность формирования поздних лучевых повреждений.
Профилактика осложнений после лучевой терапии должна включать комплекс радиологических мероприятий в сочетании с местным и системным терапевтическим воздействием. Чаще всего возникают лучевые циститы.
Таким больным рекомендуется противовоспалительная, обезболивающая, противоотечная, антиоксидантная и фиброзолитическая терапия (инстилляции в мочевой пузырь с антибиотиками, дексаметазоном и лидокаином), а для профилактики инфекционных осложнений − системная антибактериальная терапия.
При лучевых циститах начала интенсивно изучается новая группа растворов для инстилляции, способных укреплять тканевый каркас стенки мочевого пузыря, тем самым создавая условия для самостоятельного восстановления физиологических барьерных свойств уротелия.
Одними из наиболее часто применяемых представителей этого класса лекарственных средств являются препараты гиалуроновой кислоты, которая входит в состав уротелия, участвует в процессе пролиферации клеток и является основой соединительной ткани, обеспечивая целостность и основные физико-химические свойства собственной пластинки слизистой оболочки и подслизистой основы, тем самым предотвращает повреждение и обеспечивает восстановление всех компонентов слизистой оболочки мочевого пузыря.
Предоперационная диагностика новообразований молочных желез
С целью профилактики и лечения рекомендуют применять терапию сопровождения, которая включает: антиэметики, инстилляции мочевого пузыря, лечебные жировые микроклизмы с витаминными смесями, дезинтоксикационную, гемостимулирующую и симптоматическую терапию в процессе лучевой терапии.
Комплекс терапевтических и профилактических мероприятий, включающий сочетание местного и системного воздействий, должен входить в многоцелевую профилактику осложнений лучевой терапии.
Сохранение репродуктивной функции при гинекологической патологии







Добавить комментарий