

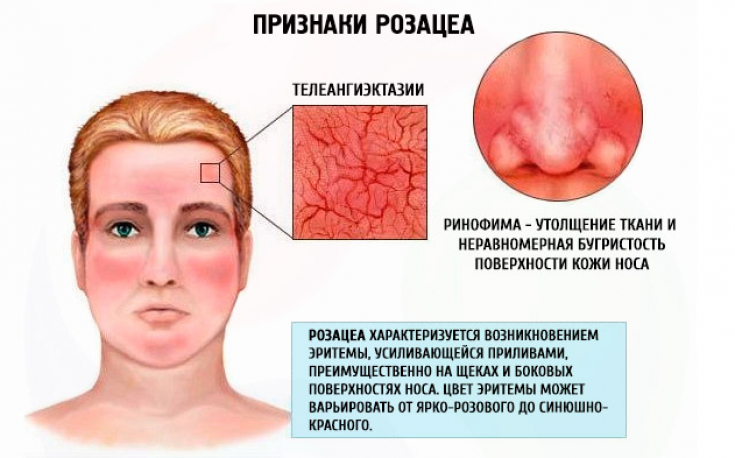
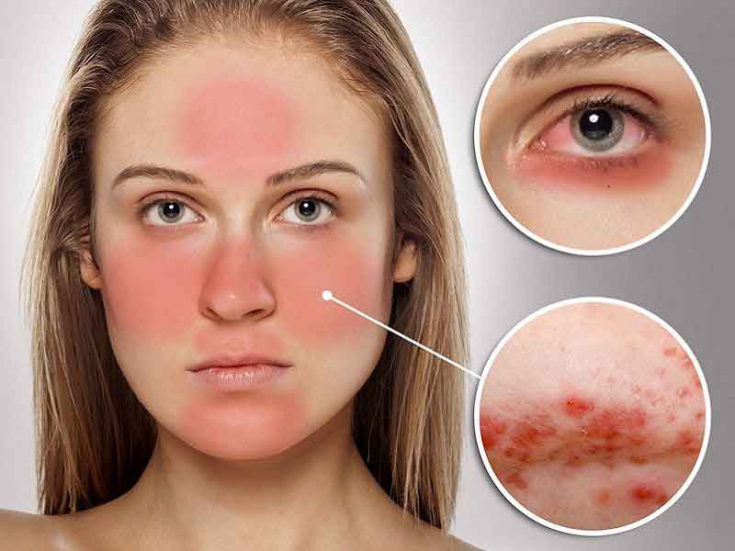
Розацеа – хроническое воспалительное заболевание кожи, которое преимущественно поражает области щек, лба, подбородок и нос. Клинические проявления розацеа включают постоянную лицевую эритему, папулы, пустулы, телеангиоэктазии и рецидивирующую гиперемию кожи.
Характерные гипертрофия сальных желез и фиброз могут приводить к развитию ринофимы – хронического поражения кожи носа с его характерным увеличением.
Розацеа может быть причиной развития низкой самооценки, депрессии и стигматизации, сопровождаясь заметным негативным влиянием на качество жизни пациентов.
В этой статье на estet-portal.com мы рассмотрим, какие факторы могут способствовать развитию обострений розацеа, а также современные принципы диагностики и лечения заболевания.
Классификация розацеа: основные субтипы заболевания
Розацеа развивается преимущественно в возрасте 30-50 лет, характеризуясь эпизодами обострений и периодами ремиссий. Женщины болеют розацеа чаще, нежели мужчины.
Согласно классификации National Rosacea Society Expert Committee (Национального общества по исследованию розацеа), существуют четыре субтипы заболевания:
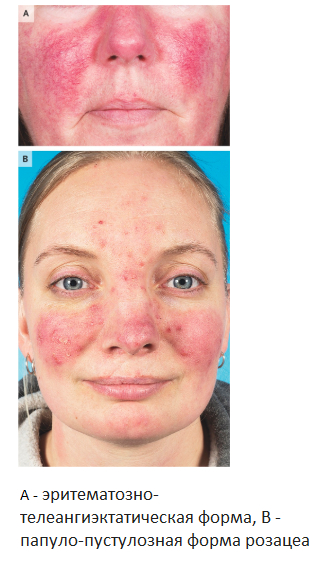
1. эритематозно-телеангиэктатическая форма;
2. папуло-пустулёзная форма;
3. фимозная форма;
4. офтальморозацеа.
В соответствии с этой классификацией, наличие, по меньшей мере, одного из следующих основных признаков при центральном расположении на лице является диагностическим признаком розацеа: гиперемия (преходящая эритема), стойкая эритема, папулы и пустулы, телеангиоэктазии.
Следите за нашими новостями в Facebook
Какие факторы могут провоцировать обострение розацеа
Розацеа часто может протекать в виде не какого-то конкретного подтипа, а сразу нескольких из них.
Патогенез розацеа сегодня до конца не выяснен.
Генетическая предрасположенность, нарушение регуляции врожденного и приобретенного иммунного ответа, сосудистая и нейрональная дисфункция, инфекционные агенты – все эти факторы могут играть определяющую роль в развитии розацеа.
Триггерами, способствующими обострению клинических проявлений розацеа, являются психо-эмоциональный стресс, ультрафиолетовое излучение, употребление острой пищи, горячих напитков, алкоголя, а также курение.
Розацеа ассоциируется с нарушением кожного барьера, приводя к чрезмерной трансэпидермальной потере влаги, развитии сухости и шелушения кожи. Это может сопровождаться характерными ощущениями покалывания и жжения.
Розацеа на лице: 5 фактов, которые следует знать
Розацеа: диагностика и дифференциальная диагностика заболевания
Диагноз розацеа устанавливается клинически после сбора анамнеза и объективного осмотра пациента. Биопсия проводится только при необходимости дифференциальной диагностики с другими заболеваниями, поскольку гистопатологические признаки розацеа – неспецифичны.
Дифференциальный диагноз розацеа включает себорейный дерматит, угревую болезнь, красную волчанку и актинический кератоз.
Важно проинформировать пациента о потенциальных триггерных факторах розацеа – это может способствовать предупреждению развития рецидивов заболевания в будущем.
Учитывая нарушение барьерной функции кожи при розацеа, пациенту следует избегать применения раздражающих косметических средств. Ультрафиолетовое излучение является мощным триггерным фактором обострения розацеа, поэтому пациенту следует рекомендовать ежедневное применение солнцезащитных кремов.
Goutta rose: основные подходы к лечению розацеа
Доказательное лечение розацеа: бримонидин и оксиметазолин
В двух рандомизированных клинических исследованиях было доказано, что применение 0,5% геля бримонидина тартрата – высокоселективного α2-адреномиметика с вазоконстрикторной активностью – способствует уменьшению выраженности стойкой эритемы.
В Кокрановском мета-анализе снижение выраженности эритемы было зарегистрировано у 41% пациентов, которые применяли бримонидин.
После нанесения геля бримонидина на лицо клиническое улучшение наблюдается уже через 30 минут, достигая пика через 3-6 часов, и затем постепенно регрессирует.
Побочные эффекты после применения бримонидина включают ощущение зуда, жжения и прилива крови. У некоторых пациентов наблюдается рикошетная эритема, связанная с применением бримонидина.
Лечение розацеа: развенчание популярных мифов
Не так давно FDA (Food and Drug Administration – Управление по санитарному надзору за качеством пищевых продуктов и медикаментов) для лечения персистирующей эритемы при розацеа одобрило применение крема, содержащего 1% оксиметазолина гидрохлорид – α1-адренергический агонист и частичным α2-адреномиметическим действием.
Современные аспекты лечения воспалительных поражений кожи при розацеа
Лечение, ориентированное на устранение папулезных и пустулезных элементов при розацеа, зависит от тяжести воспалительных изменений кожи. Применение местных препаратов азелаиновой кислоты, метронидазола и ивермектина является терапией первой линии.
При неэффективности местного лечения розацеа международные протоколы рекомендуют применение системной антибактериальной терапии – доксициклина в дозе 40 мг 1р/д.
Доксициклин является единственным антибиотиком, применение которого при розацеа было одобрено FDA. Считается, что 40 мг доксициклина мг оказывает скорее противовоспалительное действие, нежели противомикробный эффект.
При тяжёлом течении розацеа, а также при отсутствии должного эффекта от применения пероральных антибиотиков, целесообразно назначение низких доз изотретиноина (от 0,25 до 0,3 мг на килограмм массы тела в день).
Спасибо, что Вы остаётесь с estet-portal.com. Читайте другие интересные статьи в разделе «Косметология». Вас также может заинтересовать Макролиды: насколько безопасно назначение популярных антибиотиков
Перевод с The New England Journal of Medicine







Добавить комментарий